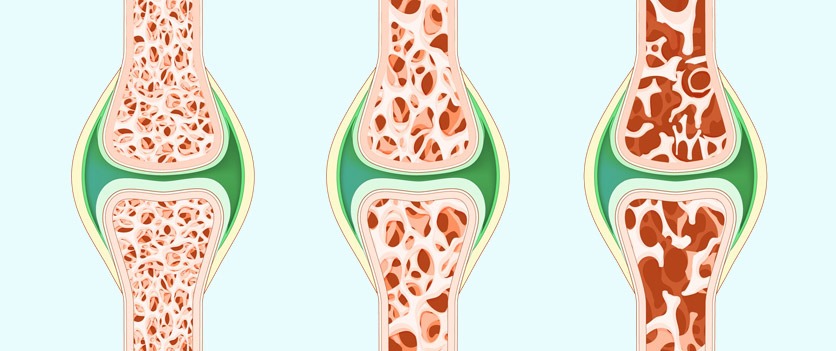
«Oft wird die Krankheit erst nach Brüchen diagnostiziert»
Osteoporose betrifft viele ältere Menschen – trotzdem wissen sie erstaunlich wenig darüber. Prof. Dr. med. Kurt Lippuner erklärt, wie man Knochenschwäche erkennt – und was man dagegen tun kann.
Interview: Roland Grüter
In der Schweiz erkranken jede dritte Frau und jeder fünfte Mann ab 50 an Osteoporose. Wie eine Umfrage ergab, wissen 66 Prozent der Betroffenen fast gar nichts über die Erkrankung. Was läuft hier falsch?
Es stimmt nachdenklich, dass das allgemeine Bewusstsein für die Erkrankung Osteoporose derart gering ist. Ich vermute, dass zu wenig Aufklärung betrieben wird. Osteoporose-Kampagnen waren und sind stets Initiativen, die von selbstfinanzierten Gesellschaften und Vereinen getragen werden, allen voran der Patientenorganisation OsteoSwiss, in dessen Vorstand ich seit vielen Jahren tätig bin. Diese Gesellschaften benötigen ihrerseits auch Sponsoren, und die sind rarer geworden. Ein entsprechendes Präventionsgesetz für Osteoporose fehlt, so dass wir keine Unterstützung vom Staat erhalten, um die Bevölkerung noch breiter aufzuklären. COVID hat in den letzten anderthalb Jahren zudem andere Gesundheitsthemen in den Hintergrund rücken lassen.
Symptome bleiben entsprechend unerkannt: Richtig?
Genau. Oft wird die Krankheit erst nach Knochenbrüchen erkannt, und diese treten meist nach Stürzen auf. Als Ursache der Fraktur wird oft der «Unfall» gedeutet, und nicht die Fragilität der eigenen Knochen.
Wo genau liegen die grössten Wissenslücken – welche Konsequenzen erwachsen daraus?
Wenn ich an der vorhergehenden Aussage anknüpfen darf: Wir sollten uns bewusst sein, dass ein Knochenbruch, der nach einem scheinbar harmlosen Sturz aus stehender oder sitzender Position auftritt, die Folge einer Osteoporose sein kann – bis zum Beweis des Gegenteils. Nun gibt es aber auch Frakturen, die wir nicht sehen und solche, die wir oft über längere Zeit nicht einmal spüren. Dies ist der Fall bei Wirbelkörper-Brüchen. Diese treten oft spontan oder beim Heben leichter Lasten auf. Die Hälfte dieser Fälle ist zu Beginn schmerzlos, bis die Brüche langfristig zu chronischen Schmerzen und zur Deformation der Wirbelsäule führen. Hierzu sollten wir unsere Körpergrösse beachten. Nimmt diese vier Zentimeter oder mehr ab, sollte dringend abgeklärt werden, ob dahinter eine Osteoporose wirkt – um diese Ursache auszuschliessen.
«Der Vorgang des Abbaus der Knochenmineralien verläuft unmerklich.»
In welcher Altersgruppe sind solche Abklärungen dringlich?
Im Alter ab 45 Jahren. Jede und jeder, der ohne triftigen Grund einen Knochenbruch erleidet, sollte bezüglich Osteoporose abgeklärt- und wenn erforderlich behandelt werden. In den Spitälern wird hierzu ein entsprechendes Programm aufgebaut, dass niemand ohne Nachfolge-Abklärungen nach hause geht. Denn das Risiko einer Nachfolgefraktur ist direkt (und bis zu zwei Jahren) nach einer erlittenen Erstfraktur um ein Vielfaches erhöht. Man spricht hierbei von einem imminenten Frakturrisiko. Es ist unverzeihlich, wird ein Osteoporose-Patient, der nichts von seiner Knochenfragilität weiss, Opfer dieses Risikos. Deshalb wurde von der Schweizerischen Vereinigung gegen die Osteoporose (SVGO) eine entsprechende Präventionsinitiative lanciert. Der Aufbau so genannter «Fracture Liaison Services» soll künftig in den Spitälern vorangetrieben werden.
Der Verlauf der Osteoporose ist langsam: Welche Zeichen deuten früh auf Osteoporose hin? Lässt sich die Krankheit überhaupt selber erkennen?
Oft müssen leider erst Knochen brechen, bis jemand seine Osteoporose erkennt. Der Vorgang des Abbaus der Knochenmineralien verläuft unmerklich.Umso mehr müssen wir unser Augenmerk auf die Risikofaktoren richten. Jeder und jede sollte sich fragen: Bin ich gefährdet? Um nur einige Risiken zu nennen: Knochenbrüche im Erwachsenenalter (speziell ab 45 Jahren) ohne schwerwiegendes Trauma, vor allem Hüft-Frakturen (Schenkelhalsbruch); Medikamente wie Kortison, antihormonelle Behandlungen (z.B. Aromatasehemmer), Chemotherapien, Antiepileptika; Rauchen; Konsum von täglich drei Gläser Alkohol oder mehr; Krankheiten, etwa chronisch entzündliche Darmerkrankungen, rheumatoide Arthritis, Diabetes, Schilddrüsenüberfunktion, chronische Lungenerkrankungen; vorzeitige Wechseljahre; immobile Lebensphasen, bedingt durch neurologische Leiden.
Da Osteoporose weit verbreitet ist: Wäre die Messung der Knochendichte in der zweiten Lebenshälfte nicht ähnlich dringlich wie eine Darmspiegelung: als Vorsorgeuntersuchung?
Zahlreiche Argumente sprechen dafür, dass Frauen ab 65 und Männer ab 70 eine Risiko-Abklärung vornehmen lassen sollten. Diese sollte alle (klinischen) Risikofaktoren für Knochenbrüche erfassen und eine Knochendichtemessung beinhalten. In verschiedenen Ländern wird ein Screening ab 65 bereits befürwortet. Insbesondere Menschen mit bekannten Risikofaktoren sollten sich vor dem 65 Lebensjahr entsprechend abklären sollten, aber das ist ein separates Thema.
Viele glauben, die Messung der Knochendichte sei schmerzhaft oder Strahlen belastet: zurecht?
Nein. Die Knochendichtemessung tut niemandem weh. Sie ist weder invasiv noch ist sie strahlenbelastend. Wer auf den Berg wandert, setzt sich einer wesentlich grösseren Strahlenbelastung aus als bei einer Knochendichtemessung mittels DXA (Doppelenergie-Röntgenabsorptiometrie). Aber Achtung: Eine Knochendichtemessung allein ist nicht zielführend. Sie muss von Spezialisten im klinischen Kontext analysiert werden, damit die richtigen Folgerungen gezogen, allfällige weitere Abklärungen durchgeführt und gegebenenfalls die notwendigen therapeutischen Massnahmen eingeleitet werden können. Wer die Krankheit bereits therapiert, etwa mit Medikamenten, sollte jedes zweite Jahr seine Knochendichte messen lassen.
Unsere Leserinnen und Leser sind um die 70. Kann man in diesem Alter den Krankheitsverlauf verlangsamen, also aktiv Prophylaxe betreiben?
Das ist unterschiedlich. Trotzdem sind folgende Massnahmen sinnvoll: Eine ausgewogene Ernährung, kalziumreich aber auch mit genügend Eiweiss (Proteinen) und Vitamin D, wie es in Fisch reichlich vorhanden ist. Dann körperliche Aktivität: Idealerweise bewegt man sich drei bis vier Mal wöchentlich eine halbe Stunde im Freien. Regelmässigkeit ist wichtiger als die Art der körperlichen Aktivität. Menschen, die länger als eine Stunde pro Woche Freizeitsport betreiben, weisen ein geringeres Knochenbruchrisiko auf also solche, die weniger als eine Stunde pro Woche Sport machen. Und auch Menschen, die täglich etwas Velofahren oder Walken mindern das Risiko ebenfalls nachhaltig – ungeachtet der Dauer der Aktivitäten.
«Studien zeigen, dass sich der Knochenmineralverlust durch geeignete Trainingsprogramme verlangsamen lässt.»
Ist das wissenschaftlich bewiesen?
Nicht auf die Minute genau. Studien dazu sind oft Beobachtungsstudien und in ihrer Aussagekraft nicht zu vergleichen mit doppelblinden kontrollierten Medikamentenstudien. Gewisse Aussagen basieren auf Angaben der Probanden, die mittels eines Fragebogens erhoben werden – und sind nicht immer verlässlich. Es gibt aber auch einzelne Interventionsstudien, die den Einfluss von Trainingsprogrammen auf die Knochendichte untersucht haben. Diese lassen den Schluss zu, dass sich der Knochenmineralverlust durchaus durch geeignete Trainingsprogramme verlangsamen lässt. Ausserdem wird das Sturzrisiko verringert, was ja auch einen wichtigen Teil der Fraktur-Prävention ausmacht. Nicht zuletzt sollte man Schadstoffe wie Rauchen ausschalten und es mit dem Alkohol nicht übertreiben.
Taugliche Therapien sind vielschichtig. Sie umfassen – nebst Bewegung – die Bereiche Ernährung, Sturzprävention, Umgang mit Schmerzen und medikamentöse Therapien. Empfehlen sich beispielswese für 70-jährige Ergänzungsprodukte, etwa Vitamin D?
Im Winter sind Vitamin-D-Präparate in niedriger Dosierung (400 bis 800 Einheiten pro Tag) bestimmt nicht schädlich. Sie helfen, den Kalziumphosphat-Haushalt im Gleichgewicht zu halten. Sobald es «mehr» sein soll, müssen vorgängig gewisse Laborwerte abgeklärt werden. Je nachdem, kann ein Zuviel eben auch schaden.
Wie lernt man, sich gegen Stürze zu schützen?
Wie bereits erwähnt: mit körperlicher Aktivität, welche die Muskelkraft und Koordination stärkt. Sie ist aus meiner Sicht zentrales Element der Sturzprävention. Viele Stürze treten überdies in häuslichem Umfeld auf. Die Menschen müssen lernen, allfällige Stolperfallen zu erkennen und zu entfernen, also lose Teppiche, Teppichkanten etc. Vor allem der nächtliche Weg zur Toilette sollte frei davon sein. Nicht selten sind bei Stürzen auch Medikamente mit im Spiel, welche die Muskelreflexe verlangsamen. Dazu zählen beispielsweise Benzodiazepine, die unter anderem bei Schlafstörungen eingenommen werden. Im Aussenbereich ist geeignetes Schuhwerk unentbehrlich, je nachdem macht eine Gehhilfe, ein Stock, Rollator etc. Sinn. Und nicht vergessen: das Sichtvermögen! Die Kontrolle beim Optiker oder Augenarzt sind ebenfalls wichtige Massnahmen zur Sturzprävention.
Schmerztherapien sind ebenfalls wichtig: Weil sich Menschen bei Schmerzen schonen und damit allenfalls ihr Leiden verschlimmern?
Genau. Schmerzbedingte Schonung fördert den Knochenmineralverlust zusätzlich, und es kann zur Negativspirale kommen. Bruch – Schmerz – Immobilisation – Verlust an Knochenmasse – weitere Fraktur – Schmerz – etc.
Manche Medikamente verlangsamen den Knochenabbau. Gibt es andere?
Ja. Zu den Hemmern des Knochenabbaus gehören Bisphosphonate und der RANK-Ligand Antikörper Denosumab. Auch die Selektiven Östrogenrezeptor-Antagonisten (SERMS) wie Raloxifen und Bazedoxifen fallen in diese Kategorie. Darüber hinaus gibt es sogenannte Knochen anabole (aufbauende) Medikamente, darunter fallen Teriparatid und neu Romosozumab, ein anti-Sklerostin Antikörper. Letzterer hat zusätzlich auch eine leichte, den Knochenabbau hemmende Wirkung.
«Punkto Medikamente gibt es neue Ansätze.»
Wie genau wirken Abbau hemmende Mittel?
Die Hemmer des Knochenabbaus bewirken, dass die vorhandene Knochensubstanz stärker mineralisiert und dadurch fester wird. Ein erster Therapiezyklus dauert in der Regel drei bis fünf Jahre. Je nach Risiko-Analyse muss man Betroffene darüber hinaus weiterbehandeln oder zu einem anderen Medikament wechseln. Wird Denosumab abgesetzt, ist eine Anschlusstherapie mit Bisphosphonaten unabdingbar – um einen Rebound zu verhindern, einen gefährlich raschen Knochenabbau nach Wirkungsverlust des Antikörpers.
Und Knochen aufbauende (anabole) Medikamente?
Sie führen zu einer Volumenzunahme der Knochen. Die Behandlungsdauer mit Teriparatid beträgt maximal zwei Jahre, mit Romosozumab ein Jahr. Damit der positive Effekt dieser Medikamentengruppe von Dauer ist, muss anschliessend ebenfalls eine Therapie mit einem Bisphosphonat erfolgen. Bisher wurden Knochen anabole Substanzen (u.a. aufgrund der hohen Kosten) erst in zweiter Linie, bei ungenügender Wirkung der Knochenabbau- Hemmer, eingesetzt. Ein neuer Ansatz, den die Schweizerische Vereinigung gegen Osteoporose unterstützt: Hochpotente, Knochen anabole Medikamente sollten künftig bei Patientinnen und Patienten mit sehr hohem Knochenbruchrisiko auch als Erst-Medikamente eingesetzt werden. Denn es gibt einzelne Studien, die zeigen, dass Betroffene von Teriparatid und Romosozumab besser profitieren als von peroralen (also in Tablettenform zugeführten) Bisphosphonaten – was die Verhinderung von Frakturen anbelangt. Dies gilt insbesondere für Patienten, die gerade eine Fraktur erlitten haben und dadurch eine Nachfolgefraktur befürchten müssen. Allerdings ist anzumerken: Werden anabole Medikamente als Erstlinien-Therapie eingesetzt, muss man vorher eine Kostengutsprache bei den Kassen abklären.
Am 20. Oktober war Welt-Osteoporose-Tag. Gab es etwelche Veranstaltungsreihen?
Gerne hätten wir mit OsteoSwiss eine öffentliche Informationsveranstaltung durchgeführt. Nur herrschen immer noch erschwerende Umstände mit Covid-Zertifikaten etc. Aber das holen wir nach! Zumindest habe ich mir die Mühe genommen, einen Artikel zum Thema Frakturrisiko und die neue Therapieempfehlung der SVGO zu schreiben. Er ist auf der Website von OsteoSwiss nachzulesen.
Mehr Informationen zum Thema finden Sie unter osteoswiss.ch
- Haben Sie auch Erfahrung mit Osteoporose? Dann erzählen Sie uns doch im Kommentarfeld davon. Wir würden uns freuen.

© zVg
Prof. Dr. med. Kurt Lippuner ist Direktor und Chefarzt der Universitätspoliklinik für Osteoporose am Inselspital Bern.



Mit grossem Interesse habe ich diesen Artikel gelesen und verstehe jetzt langsam warum ich nicht behandelt werde.
Ich bin eine Frau von 74 Jahren und mir wurde vor 4 Jahren eröffnet, als Zufallsbefund vor einer Knie-Operation, dass ich an Osteoporose leide. Die Knochendichtemessung wurde seither 3x durchgeführt von wechselnden Aerzten und ich habe auch einmal eine Infusion erhalten. Gemäss Arztbericht habe ich eine Chance von 30 % einen Knochenbruch zu erleiden.
Ich war willens mich behandeln zu lassen und erkundigte mich, wer diese Behandlung übernehmen soll, worauf man mir mitteilte, das sei der Hausarzt. Dieser schob jedoch eine Behandlung immer wieder auf. Ich habe nur Vitamin D Tropfen erhalten. Ich ernähre mich gut und bewege mich viel.
Gemäss diesem Artikel ist eine effiziente Osteoporose-Behandlung eine teure Sache. Mit der Knochendichte-Messung kann wohl abgeschätzt werden, wie “schlimm” der Zustand ist und ob es eine unmittelbare Notwendigkeit gibt, diese zu behandeln, was wahrscheinlich in meinem Fall verneint wird. Ich bin nur grundversichert in der Krankenkasse.
Guten Morgen. Eine Osteoporose-Therapie hängt nicht davon ab, wie jemand versichert ist. Relevant sind die medizinischen Abklärungen. Falls noch keine Knochendichtemessung vorgenommen wurde, müsste man dies allenfalls nachholen. Vielleicht sollten Sie Ihren Hausarzt nochmals darauf ansprechen. Das Zeitlupe-Team, wünscht Ihnen alles Gute.